L’activité physique reste encore une problématique pour les patients vivant avec un diabète de type 1. L’avancement des technologies permet maintenant d’espérer une simplicité, cependant, persistent, même avec les boucles, des difficultés pour bien équilibrer la glycémie. Il y a certes des recommandations, et nous les connaissons, mais, sont-elles appliquées et peut-on faire différemment ? L’idée de cette étude, RAPPID, était donc de voir comment cela se passe en “vie réelle” et comment les patients s’adaptent, afin de pouvoir peut-être se “réinventer”.
Contexte
Nous avons constaté que, malgré l’avancée technologique des boucles fermées (BF), il y a encore d’énormes difficultés dans la prise en charge de l’activité physique (AP) chez les sujets vivant avec un diabète de type 1 (DT1). Pour essayer de mieux comprendre comment gérer l’AP avec des BF, il y avait deux options :
• un protocole expérimental : proposer à des patients une AP bien calibrée (en intensité, en durée) pour apporter des réponses à des questions bien précises. Cette option, plus rigoureuse sur le plan méthodologique et scientifique, ne répondait cependant pas à la problématique de l’ensemble de nos patients qui pratiquent des activités très diverses, en intensité, en type d’activité et en durée ;
• une étude de vie réelle : cette option semblait beaucoup plus adaptée à l’utilisation des BF et à la variété de profils d’AP des patients.
L’étude RAPPID est née ainsi, de la volonté de nous quatre (Pr Laurent Meyer, Dr Saïd Bekka, Pr Bruno Guerci, Pr Mickaël Joubert) d’observer nos patients dans leur situation d’AP habituelle : comment ils ajustaient leur traitement, leur alimentation, est-ce qu’ils modifiaient certains paramètres de façon régulière dans leur système… Nous souhaitions répondre à nos interrogations sans influencer les patients, en les laissant faire, simplement en observant. Il s’agissait de colliger toutes ces informations pour essayer de mieux comprendre les avantages et les inconvénients de ces systèmes en cas d’AP régulière, mais surtout en cas d’AP réalisée spontanément par les personnes, avec des intensités et des durées très variables d’un sujet à l’autre. Cela nous ouvrait un panorama beaucoup plus large qu’avec une étude expérimentale avec un type d’activité parfaitement calibré.
L’idée était de partir d’une étude observationnelle et, ensuite, éventuellement, selon les résultats, d’envisager une étude comparative avec groupe témoins, ou avant/après BF.
L’étude RAPPID
Il s’agit donc d’une étude observationnelle, multicentrique, prospective chez des patients DT1 sous BF, sur une durée de 1 mois.
Les patients
Nous étions déjà dans la vision de patients experts : nous voulions avoir l’expérience de personnes qui pratiquent une AP régulière. Nous avons donc sélectionné des patients qu’on voulait considérer comme des personnes ressources, non novices dans l’utilisation de la BF, pour nous guider.
Nous avons ainsi inclus 87 patients DT1 (un a quitté rapidement l’étude) sous BF depuis au moins 3 mois (18 mois en moyenne), hommes et femmes, d’âge moyen un peu au-dessus de 40 ans, avec un diabète qui évoluait depuis une vingtaine d’années. Ils pratiquaient tous une AP au moins deux fois par semaine sur au moins 30 minutes successives, afin d’avoir une population relativement homogène et “experte” (qui fasse des modifications de paramétrage ou des modifications de comportement grâce à leur l’expérience avec leur propre système).
Au total, chaque patient a eu au moins huit séances d’AP durant l’étude (environ 1 000 pour l’ensemble des patients).
Les boucles utilisées
Trois types de boucles semi-fermées étaient utilisées (avec trois groupes équivalents en termes de nombre de patients équipés) : MiniMed™ 780G, IpsoPump® CamAPS FX, Tandem® Control-IQ, avec donc trois algorithmes différents.
Les systèmes utilisés étaient ceux disponibles au moment de l’étude (à noter que le système OmniPod® 5 n’était pas disponible sur le marché français et l’échantillonnage n’était pas suffisant pour Diabeloop®).
À noter que cette étude a été faite avec trois systèmes différents, dans le matériel et les algorithmes utilisés. Il ne s’agit pas d’une étude de comparaison, ni d’une étude randomisée. Il n’est donc pas question de conclure que tel ou tel système est meilleur qu’un autre. Le schéma de l’étude n’est clairement pas fait pour cela.
Les données collectées
• À l’entrée dans l’étude, nous avons collecté, par auto-questionnaire, des données de qualité de vie, de satisfaction vis-à-vis du traitement par BF, du ressenti et la peur des hypoglycémies ainsi que les caractéristiques générales.
• Durant l’étude, les patients devaient remplir un carnet dans lequel ils notaient les informations relatives aux AP pratiquées (heure et jour de pratique, type, intensité à auto-évaluer avec l’échelle de Borg), aux hypoglycémies ressenties, au comportement alimentaire (prise de collation avant ou pendant l’AP).
• Les données des pompes et des glycémies étaient récoltées à la fin de l’étude.
Les analyses
L’analyse statistique finale prenait en compte l’ensemble de ces éléments. Nous avons notamment analysé les séances d’AP en fonction du type d’activité (aérobie, anaérobie et mixte) et de son intensité (selon l’échelle de Borg), afin d’évaluer l’effet sur le risque d’hypoglycémie.
Les analyses, notamment de l’évolution de la glycémie, ont été faites sur cinq périodes, afin de voir l’effet de l’AP sur le moment, mais également à distance :
• avant l’exercice ;
• pendant l’exercice ;
• pendant la récupération précoce (dans les 3 h qui suivent la fin de l’exercice) ;
• après la récupération tardive (plus de 3 h après la fin de l’exercice) ;
• hors exercice.
Cela donne un panel très important de données à exploiter. Il s’agit de la première étude française de surveillance glycémique chez des patients DT1 dans la vraie vie. Et elle est riche d’enseignements.
Les critères de jugement
AP et risque d’hypoglycémie étant un peu le talon d’Achille des BF, nous avons choisi, comme critère principal de l’étude, le temps passé en dessous de la cible (niveau 1 :
< 70 mg/dl ; niveau 2 : < 54 mg/dl).
Parmi les critères secondaires, il y avait :
• le temps passé dans la cible,
• le temps passé au-dessus de la cible (niveau 1 : > 180 mg/dl ; niveau 2 : > 250 mg/dl),
• la peur des hypoglycémies.
Les principaux résultats
Le suivi des recommandations
Nous avons constaté qu’aucun de nos quatre principes généraux (Encadré 1) ne sont vraiment suivis… Et que se passe-t-il ? C’est un enseignement majeur de l’étude RAPPID : que les patients ne suivent pas l’une ou l’autre de nos quatre recommandations ne change rien : il n’y a aucune différence en termes de fréquence d’hypoglycémies ou d’hyperglycémies. Cela ne signifie pas que ces recommandations sont inutiles, au contraire, mais qu’il faut savoir écouter le patient qui, lui, armé de son bon sens et de ses habitudes, a probablement un savoir-faire qui parfois nous surprend. Le patient a de l’antériorité, et il sait ce qui marche ou ne marche pas dans son cas. Il est indispensable, au-delà des recommandations générales essentielles, de toujours écouter le patient, qui se connaît, et d’introduire des nuances. Bien évidemment, nous parlons ici de patients aguerris qui font au moins deux séances d’AP par semaine depuis des années, dont certains ont un très bon niveau sportif.
Ce sont des résultats qui nous ont un peu surpris. Nous avons eu le sentiment que ce que l’on peut dire n’est pas beaucoup appliqué, même si on a d’excellentes relations avec nos patients. Dans ces situations, c’est l’expérience des patients qui l’emporte sur la parole du médecin, en tout cas, dans un certain nombre de cas non négligeable. Cela doit nous rendre attentifs sur le fait que certaines recommandations ne sont peut-être pas bien comprises, ou bien entendues ou finalement un peu trop théoriques et ne correspondent pas à ce que vivent les patients au quotidien.
La survenue des hypoglycémies
Moment de survenue
Dans cette population bien particulière, quand il y en avait, les hypoglycémies de niveaux 1 et 2 se produisaient principalement au cours de l’AP et dans la récupération précoce. C’est lors de ces périodes que le temps passé en dessous de 70 et de 54 mg/dl a été le plus important. Les hypoglycémies survenaient dans l’immense majorité des cas dans les 90 premières minutes qui suivaient le début de l’AP. La médiane de survenue pour les hypoglycémies de niveau 1 était à peu près à 50 minutes et, pour celles de niveau 2, à 53 minutes après le début de l’AP.
Fréquence
Globalement, sur l’ensemble de ces plus de 950 séances d’AP, une sur cinq s’est accompagnée d’un épisode d’hypoglycémie. Il s’agit d’une fréquence très importante, notamment dans une population qui est censée avoir l’expérience. Mais cela reste une population qui ne suit pas toujours les recommandations. Nous n’avons pas observé de différence entre les patients qui les ont suivies et ceux qui ne les ont pas suivies.
Nous avons encore un peu de mal à interpréter ces résultats et à comprendre ce qui va influencer la survenue de ces hypoglycémies.
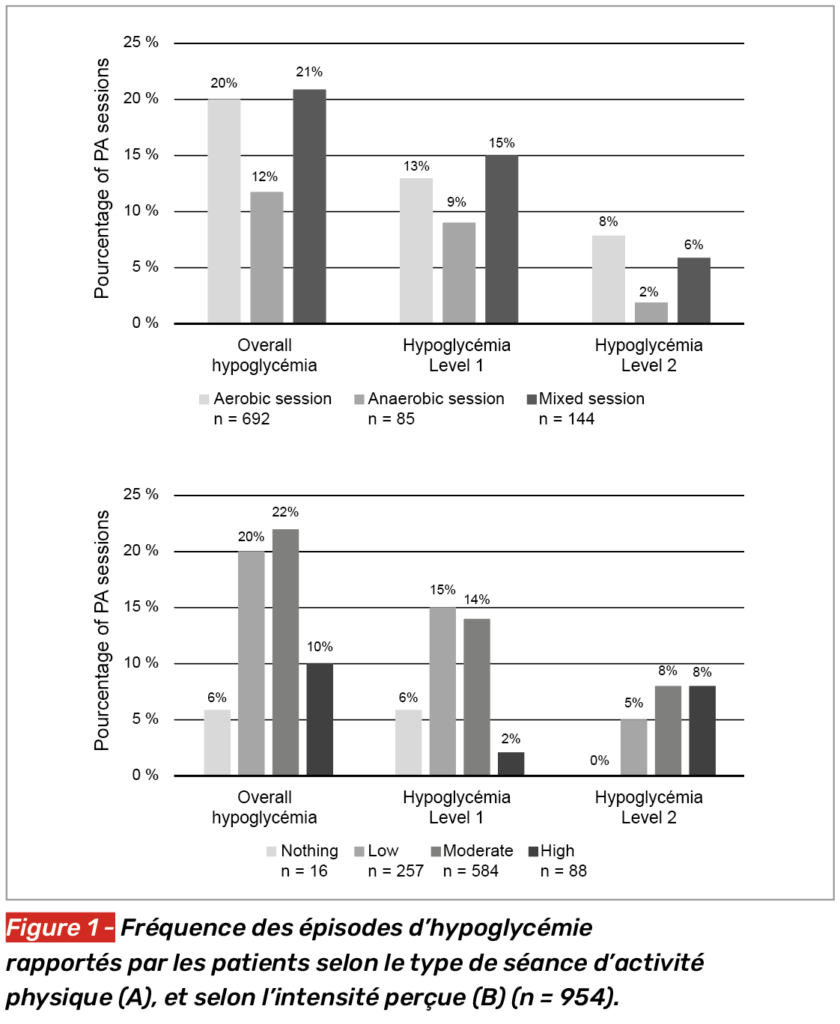
Le type et l’intensité de l’activité physique (Fig. 1)
En fonction du type d’activité
Nous avons constaté que le type d’activité (aérobie, anaérobie, mixte) avait un effet sur le risque de survenue d’hypoglycémie. Celui-ci est surtout augmenté dans le cadre de l’activité aérobie et de l’activité mixte. Des hypoglycémies peuvent survenir lors d’activité anaérobie, mais de manière nettement moins fréquente. C’est le cas pour le niveau 1 et pour le niveau 2.
En fonction de l’intensité de l’activité
De même avec l’intensité de l’activité (selon l’échelle de Borg) : les hypoglycémies sont plus fréquentes aux intensités légères à modérées, avec très peu d’événements en cas d’intensité forte. Notre hypothèse étant que le patient, sachant qu’il va faire une activité intense, va probablement adapter son comportement (resucrage préventif par exemple).
Lorsque l’on prend en compte la durée et l’intensité de l’activité, les résultats sont similaires : les hypoglycémies surviennent plus fréquemment lorsque l’intensité est légère à modérée et dans les deux premières heures de l’activité.
Cas des patients sans hypoglycémie
Concernant les patients qui n’ont fait aucune hypoglycémie (16 patients sur 86), il n’y a pas de différence avec la population générale de l’étude en termes d’âge, de durée d’évolution de la maladie, de type et d’intensité d’activité. La seule différence observée, et la relation de cause à effet est loin d’être claire, c’est que, dans la population générale, on avait à peu près 57 % d’hommes alors que, dans cette population sans hypoglycémie, il y avait 14 hommes sur 16. De plus, il y avait une fréquence de ressenti des hypoglycémies (évaluée à l’inclusion) qui était beaucoup plus importante que dans la population générale.
Nous avons finalement assez peu de facteurs pronostiques pour expliquer la survenue de ces hypoglycémies.
Discordance entre les données système et les signes cliniques
À noter, et c’est assez inquiétant, qu’un certain nombre de patients sont restés plus de 15 minutes avec une hypoglycémie de niveau 2 pendant l’AP. Cela a notamment soulevé une question importante sur l’influence de l’AP sur le ressenti des hypoglycémies, sur la physiologie de l’effort et également sur la fiabilité de la mesure continue du glucose (MCG) dans les situations d’AP. En effet, nous avons pu constater des discordances dans cette population entre les valeurs retrouvées avec la MCG et le ressenti des patients à l’hypoglycémie. On peut légitimement se poser la question de savoir si, pendant l’AP, la contre-régulation est aussi efficace ou en tout cas identique à celle que l’on peut voir en l’absence d’AP. Finalement, certains symptômes dans l’AP, que sont la tachycardie, les sueurs…, peuvent être confondus avec ceux de l’hypoglycémie pour les patients.
Par ailleurs, le système pourrait être pris en défaut par une pente de décroissance de la glycémie très rapide et ne pas constater d’hypoglycémie alors que le patient en signale une.
Une discordance a été retrouvée chez plus de 15 % des patients, ce qui est assez inquiétant. Il peut être intéressant de demander à nos patients de faire une glycémie capillaire en cas d’hypoglycémie ressentie mais non observée par le système pour mieux comprendre.
Le point de vue des patients
Les patients de l’étude sont très motivés et le fait de faire des hypoglycémies n’est pas un frein à leur activité. Très peu arrêtent de pratiquer du sport à cause des hypoglycémies ; quitte à se resucrer et à repartir. Cela fait partie, pour eux, du parcours habituel, ce qui n’est pas en soi une bonne chose, parce que nous savons qu’en cas d’hypoglycémie, les performances sont diminuées à tout point de vue, notamment sportives. Il faut donc être vigilants.
Finalement, nous, médecins, sommes plus inquiets que les patients qui ne considèrent pas l’hypoglycémie comme étant assez rédhibitoire et donc les incitant à être plus précautionneux.
À suivre
Des publications et des analyses plus approfondies
Une publication est déjà parue (1) et d’autres devraient suivre. Nous aimerions notamment proposer un article sur l’interprétation des résultats en fonction du comportement des patients et un autre sur la discordance entre les signes cliniques et les valeurs données par les dispositifs dans les situations d’AP. Il reste encore beaucoup de données à analyser. Nous avons récupéré la base de données complète et allons continuer à travailler sur cette mine d’informations. RAPPID est loin d’avoir tout dit.
Des webinaires
À la fin de cette première approche de l’étude RAPPID, nous avons eu envie, pour prolonger un peu l’étude, de faire une série de webinaires consacrés à l’AP avec BF, système par système, pour justement bien faire prendre conscience de ce qu’il faudrait faire avec chaque système (paramétrage, trucs et astuces…). La série se terminera le 30 mai avec notamment l’expérience sur l’Île de la Réunion avec des patients qui ont une AP hors du commun, donc des modèles très particuliers d’AP extrême avec BF et qui, là aussi, peuvent nous apprendre de nombreux enseignements système par système.
Saïd Bekka déclare ne pas avoir de liens d’intérêt en rapport avec cet article.
Laurent Meyer déclare avoir des liens d’intérêt avec Abbott, AstraZeneca, Boehringer Ingelheim, Dexcom, Insulet, Lilly, Medtronic, MSD, Novo Nordisk, Orkyn, Sanofi, Isis Diabète, Elivie, Servier, Tandem, GLOOKO-XT, MyDiabby, ADELIA
Bibliographie
1. Joubert M, Meyer L, Bekka S et al. Hypoglycemia incidence and behavioural adjustments during free-living unstructured physical activity in adults with type 1 diabetes using AID systems: Results from the RAPPID study. Diabetes Obes Metab 2025 ; 27 : 7221-31.